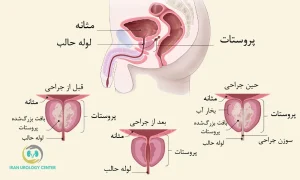
عمل برداشتن پروستات سرطانی یا پروستاتکتومی رادیکال، مؤثرترین روش درمان در مراحلی بوده که سرطان محدود به پروستات است. این جراحی با هدف حذف کامل غده سرطانی انجام میشود. از عوارض شایع آن میتوان به بیاختیاری ادرار، اختلال در نعوظ و توقف در تولید منی اشاره کرد که با مراقبتهای مناسب قابلمدیریت هستند. پروستاتکتومی رادیکال با ارزیابیهای دقیق پیش از عمل، اجرای دقیق جراحی، و مراقبتهای جامع پس از آن، احتمال موفقیت بالای درمان را برای بیماران فراهم میکند.
عمل برداشتن پروستات چه زمانی انجام میشود؟
جراحی برداشتن پروستات که به آن پروستاتکتومی رادیکال گفته میشود، بهترین و ایمنترین روش برای درمان سرطان پروستات در مراحل اولیه است. پروستاتکتومی معمولاً به شیوه جراحی باز انجام میشود. این عمل زمانی توصیه میشود که سرطان هنوز محدود به غده پروستات بوده یا تنها به بافتهای نزدیک آن (مانند کیسههای منی) گسترش یافته باشد (مراحل T1 یا T2).
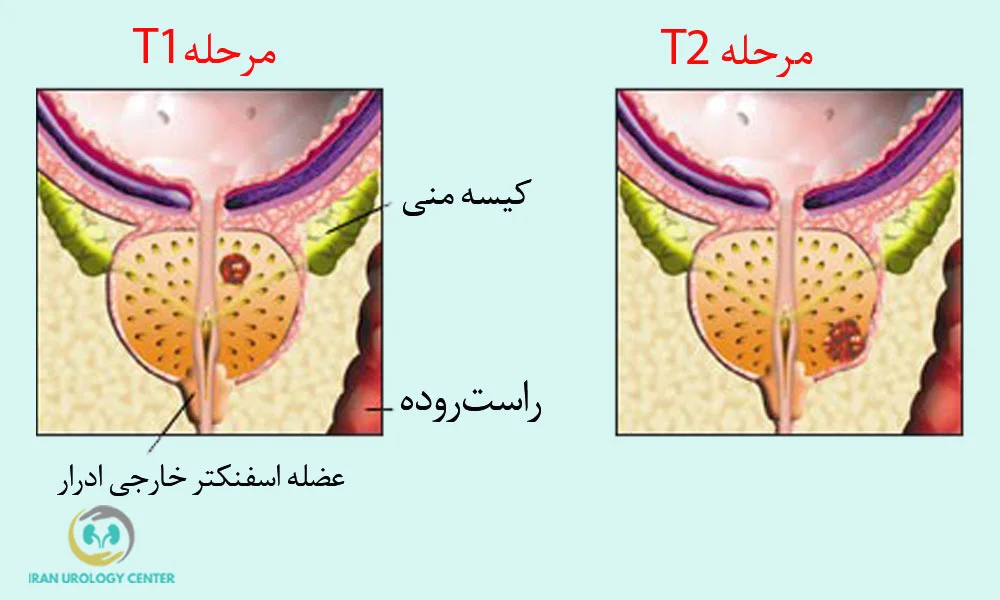
در این شرایط، هدف جراحی حذف کامل غده پروستات و بافت سرطانی برای پیشگیری از پیشرفت بیماری است؛ بنابراین بیمارانی که از سلامت عمومی خوبی برخوردارند و سرطان آنها به اندامهای دوردست مانند استخوانها یا غدد لنفاوی دور گسترش نیافته، کاندیدای مناسب این جراحی هستند.
نرخ بقای ناشی از عمل برداشتن پروستات چقدر است؟
نرخ بقای ناشی از عمل برداشتن پروستات (پروستاتکتومی رادیکال) به درصد بیمارانی اشاره دارد که پس از این جراحی، طی یک دوره زمانی مشخص، به دلیل سرطان پروستات فوت نکرده و زنده ماندهاند. این نرخ بقا ارتباط مستقیمی با طول عمر بیماران سرطان پروستات دارد و نشاندهنده اثربخشی درمان در بهبود پیشآگهی و افزایش امید به زندگی بیماران است. آمار نشان میدهد که نرخ بقا در این عمل و متعاقباً درصد موفقیت بالا است.
بر اساس متن ارائهشده برای ۳,۱۷۰ بیمار با مراحل T1 و T2، نرخ بقای خاص سرطان به شرح زیر است (منبع):
| مدتزمان (سال) | نرخ بقا (درصد) |
| ۱۰ | ۹۰ |
| ۱۵ | ۸۲ |
چه افرادی حتی در مراحل اولیه سرطان، کاندیدای این جراحی نیستند؟
حتی در مراحل اولیه سرطان پروستات، برخی افراد ممکن است به دلایل زیر کاندیدای مناسبی برای پروستاتکتومی رادیکال نباشند:
- سلامت عمومی ضعیف: وجود بیماریهای جدی مانند نارسایی قلبی، بیماری مزمن ریوی، یا دیابت کنترلنشده که تحمل بیهوشی یا جراحی را دشوار میکند؛ بنابراین بیمار باید با پزشک برای درمان بیماریهای زمینهای و بررسی گزینههای غیرتهاجمی مانند پرتودرمانی یا هورموندرمانی مشورت کند.
- ترجیح روشهای غیرجراحی: انتخاب درمانهایی مانند پرتودرمانی، درمان پروستات با بخار آب یا روشهای متمرکز به دلیل نگرانی از عوارض جراحی که در این صورت بیمار باید با اورولوژیست درباره این روشهای جایگزین گفتوگو کند.
- بیماریهای همزمان: شرایطی مانند اختلالات انعقادی خون یا عفونتهای فعال که خطر عوارض جراحی را افزایش میدهند که بیمار باید ابتدا این بیماریها را درمان کند و سپس با پزشک برای روشهای درمانی ایمنتر مشورت نماید.
آیا میتوان جراحی را به تعویق انداخت؟
در برخی موارد، به تعویقانداختن پروستاتکتومی رادیکال امکانپذیر است، اما این تصمیم باید با دقت وتحتنظر متخصص اورولوژی گرفته شود. شرایطی که ممکن است جراحی به تعویق بیفتد عبارتاند از:
- سرطان کمخطر با رشد آهسته: در مواردی که سرطان پروستات بسیار کمخطر است (مانند PSA کمتر از ۱۰ و تومور کوچک)، نظارت فعال توصیه میشود. در این روش، بیمار با آزمایشهای منظم پایش میشود و جراحی تا زمان بروز شواهد پیشرفت بیماری به تعویق میافتد.
- نیاز به درمان بیماریهای دیگر: اگر بیمار بیماریهایی مانند مشکلات قلبی یا عفونت فعال داشته باشد، جراحی ممکن است تا بهبود این شرایط (معمولاً چند هفته تا چند ماه) به تعویق بیفتد.
- نیاز به ارزیابی بیشتر یا ترجیح بیمار: بیمارانی که نیاز به آزمایشهای تکمیلی (مثل MRI یا بیوپسی مجدد) دارند یا میخواهند گزینههای دیگر مانند پرتودرمانی را بررسی کنند، ممکن است جراحی را موقتاً به تأخیر بیندازند.
عواقب به تعویقانداختن یا انجامندادن جراحی
به تعویقانداختن یا انجامندادن پروستاتکتومی رادیکال میتواند پیامدهای متفاوتی داشته باشد که به شدت سرطان و شرایط بیمار بستگی دارد:
- در سرطان کمخطر: نظارت فعال معمولاً ایمن است و خطر پیشرفت بیماری در کوتاهمدت (۵-۱۰ سال) پایین است. بااینحال، عدم پایش منظم ممکن است به تشخیص دیرهنگام پیشرفت سرطان منجر شود که درمان را پیچیدهتر میکند.
- در سرطان با خطر متوسط یا بالا: تأخیر در جراحی میتواند خطر گسترش سرطان به بافتهای اطراف یا اندامهای دوردست (مثل استخوانها) را افزایش دهد که شانس درمان قطعی را کاهش میدهد و ممکن است نیاز به درمانهای سنگینتر مانند هورموندرمانی ایجاد کند.
نگرانیهای رایج درباره جراحی پروستات
جراحی برداشتن پروستات میتواند نگرانیهایی برای بیماران ایجاد کند، بهویژه درباره روابط جنسی، کنترل ادرار و سلامت عمومی.
آیا بعد از جراحی میتوان رابطه جنسی داشت؟
بله بعد از جراحی پروستاتکتومی رادیکال، امکان برقراری رابطه جنسی همچنان وجود دارد. خودِ توانایی انجام رابطه جنسی (یعنی تمایل، تحریکپذیری ذهنی و فیزیکی، و میل به نزدیکی) از بین نمیرود. میل جنسی یا همان «رغبت به برقراری رابطه» معمولاً حفظ میشود و بسیاری از بیماران بعد از گذشت دوره اولیه بهبودی، مجدداً میتوانند فعالیت جنسی داشته باشند.
البته طبیعی است که در هفتهها یا ماههای اول پس از عمل، برخی بیماران کاهش موقت در میل جنسی را تجربه کنند. این کاهش معمولاً ناشی از عوامل جسمی (مثل درد، ضعف عمومی) یا روانی (مثل استرس، نگرانی از عملکرد جنسی) است و ارتباطی به تغییرات هورمونی ندارد. پس از بهبود وضعیت بدنی و با حمایتهای پزشکی و روانی، میل جنسی بهتدریج به حالت قبل بازمیگردد. توجه به این نکته ضروری است که وجود حمایت عاطفی از طرف شریک زندگی و در صورت نیاز، مشاوره تخصصی، نقش مؤثری در بازگشت اعتمادبهنفس جنسی دارد.
آیا جراحی بر نعوظ تأثیر دارد؟
بله جراحی برداشتن پروستات (پروستاتکتومی رادیکال) میتواند بر توانایی ایجاد و حفظ نعوظ تأثیر بگذارد. دلیل اصلی این موضوع، احتمال آسیب به عصبهای کنترلکننده نعوظ است که بسیار ظریف بوده و در دو طرف پروستات قرار دارند. این امر میتواند تا ۸۵ درصد از بیماران را در سال اول دچار کاهش توانایی نعوظ یا مشکل در حفظ آن کند (منبع).
شدت این مشکل در بیماران مختلف متفاوت است. برخی ممکن است پس از جراحی دچار ضعف نعوظ یا مشکل در حفظ سفتی آلت شوند، درحالیکه دیگران ممکن است نعوظ کامل نداشته باشند. این اختلال معمولاً در ماههای اول پس از عمل بیشتر دیده میشود. نکته مهم این است که این وضعیت در اغلب موارد دائمی نیست و با گذشت زمان بهبود پیدا میکند. روشهای درمانی متعددی برای کمک به بهبود عملکرد نعوظ وجود دارد که در صورت نیاز، توسط پزشک به بیمار معرفی میشود.
راهکارهای درمان اختلال نعوظ پس از جراحی پروستات
برای مدیریت اختلال نعوظ پس از جراحی، روشهای مؤثری وجود دارد که میتوانند به بهبود عملکرد جنسی کمک کنند:
✅ ۱. درمان دارویی (خوراکی)

رایجترین درمان، استفاده از داروهای گروه مهارکنندههای PDE5 است. این داروها با افزایش جریان خون به آلت تناسلی، به بهبود پاسخ نعوظ کمک میکنند.
- داروهای پرکاربرد:
- سیلدنافیل (ویاگرا)
- تادالافیل (سیالیس)
- واردنافیل (لویترا)
- آوانافیل (استندرا)
این داروها معمولاً حدود ۲ هفته تا چند ماه پس از جراحی (با نظر پزشک) شروع میشوند و مصرف منظم آنها بهعنوان بخشی از برنامه توانبخشی جنسی (Penile Rehabilitation) توصیه میشود.
✅ ۲. تزریق داخل آلت (Intracavernosal Injection Therapy)
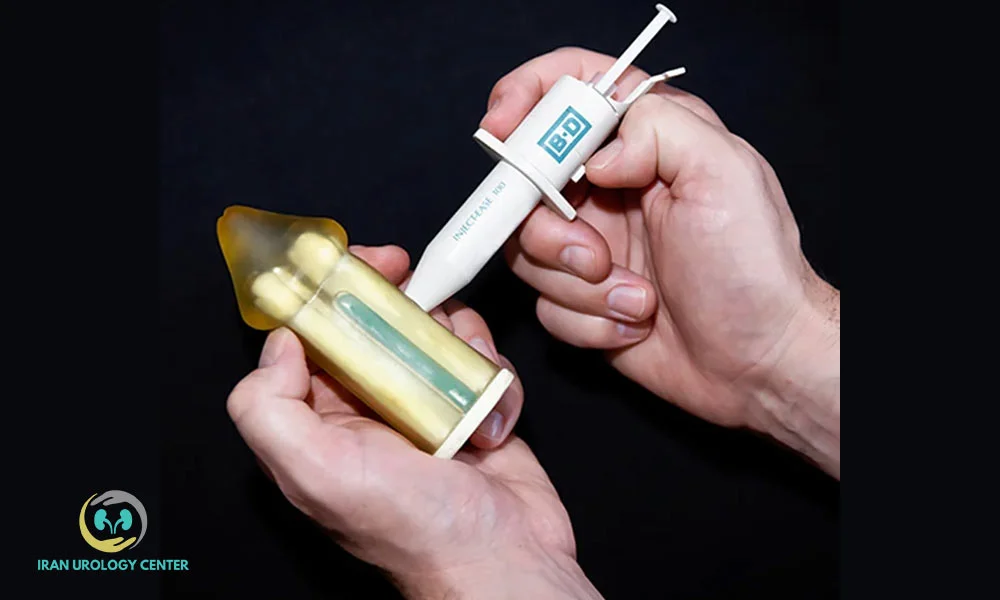
در مواردی که داروهای خوراکی مؤثر نباشند، پزشک ممکن است تزریق مستقیم دارو (مثل آلوپروستادیل یا ترکیب Trimix) به داخل بافت آلت را توصیه کند.
این روش باعث ایجاد نعوظ حتی در صورت آسیب عصبی شدید میشود.
- مزایا: اثربخشی بالا حتی در بیماران با پاسخ ضعیف به قرصها.
- معایب: احتمال کبودی یا درد خفیف.
✅ ۳. فیزیوتراپی و تمرینات کف لگن
تمرینات کف لگن (Kegel exercises) نقش مهمی در بهبود جریان خون ناحیه لگن و تقویت عضلاتی دارند که مسئول حفظ نعوظ و کنترل ادرار هستند. انجام منظم این تمرینات میتواند به بهبود سفتی و کیفیت نعوظ کمک کند، نشت ادرار را کاهش دهد و اعتمادبهنفس بیمار را در فعالیتهای جنسی افزایش دهد. این روش بهویژه برای مردانی که پس از جراحی دچار درجاتی از اختلال نعوظ یا بیاختیاری شدهاند، مؤثر است.
نحوه انجام
- ابتدا عضلات کف لگن را شناسایی کنید؛ سادهترین روش این است که هنگام ادرارکردن، سعی کنید جریان ادرار را متوقف کنید. همان عضلاتی که برای این کار منقبض میکنید، عضلات هدف هستند.
- در حالت درازکش یا نشسته، این عضلات را بدون درگیرکردن عضلات شکم، ران یا باسن، منقبض کنید.
- انقباض را به مدت ۳ تا ۵ ثانیه نگه دارید.
- سپس بهآرامی عضلات را شل کنید و حدود ۵ ثانیه استراحت بدهید.
- این کار را ۱۰ بار پشتسرهم تکرار کنید.
- در طول روز، سه نوبت این تمرین را انجام دهید (صبح، ظهر، شب).
- بهتدریج میتوانید مدتزمان انقباض را به ۱۰ ثانیه افزایش دهید.
✅ ۴. دستگاه وکیوم (Vacuum Erection Device)
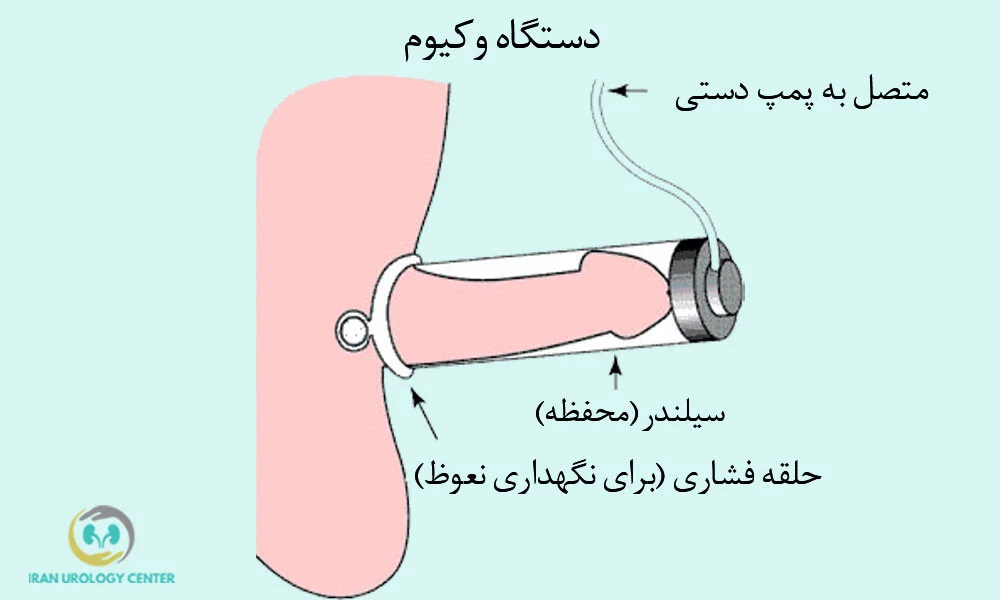
این روش معمولاً برای بیمارانی توصیه میشود که به داروهای خوراکی پاسخ مناسبی نمیدهند یا به دنبال درمان غیرتهاجمی و بدون مصرف دارو هستند. دستگاه وکیوم شامل یک سیلندر پلاستیکی و یک پمپ خلأ است که با ایجاد مکش، خون را به داخل آلت هدایت میکند و باعث ایجاد نعوظ مکانیکی میشود. سپس با استفاده از حلقه فشاری (Constrictive Ring) که به قاعده آلت گذاشته میشود، خون در داخل آلت حفظ شده و نعوظ موقت حفظ میشود.
- مزایا: روش غیرتهاجمی، بدون نیاز به دارو، مناسب برای بیماران با بیماریهای زمینهای یا منع مصرف دارو.
- معایب: کیفیت نعوظ ممکن است با حالت طبیعی متفاوت باشد (سفتی کمتر، حس فشردگی در قاعده آلت، کاهش دمای آلت).
✅ ۵. پروتز آلت (Penile Implant)
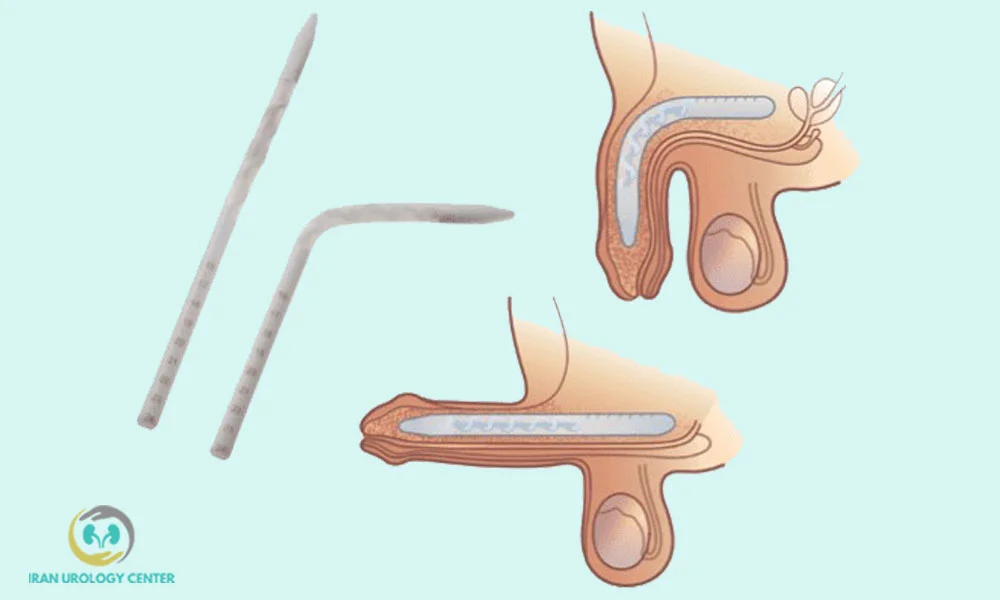
برای بیمارانی که به هیچیک از درمانهای دیگر پاسخ ندادهاند و همچنان دچار اختلال شدید نعوظ هستند، جراحی کاشت پروتز آلت بهعنوان آخرین گزینه درمانی مطرح میشود. در این روش، یک وسیله مصنوعی بهصورت دائمی داخل آلت تناسلی قرار داده میشود تا بیمار بتواند در هر زمان که بخواهد، نعوظ ایجاد کند.
- مزایا: ایجاد نعوظ پایدار، قابلکنترل بودن زمان و مدت نعوظ، رضایت بالا در بیماران مقاوم به درمان.
- معایب: نیاز به جراحی دائمی، هزینه نسبتاً بالا.
آیا جراحی بر انزال تأثیر دارد؟
بله یکی از تغییرات قطعی پس از عمل پروستاتکتومی رادیکال، توقف کامل انزال طبیعی است. در این جراحی، غده پروستات و کیسههای منی که مسئول تولید بخش اصلی مایع منی هستند، برداشته میشوند. به همین دلیل، پس از عمل هنگام رسیدن به ارگاسم، مایعی از آلت خارج نخواهد شد؛ حالتی که به آن انزال خشک (Dry Orgasm) گفته میشود.
با وجود این تغییر، خودِ احساس ارگاسم و لذت جنسی معمولاً حفظ میشود و بیمار میتواند همچنان به اوج لذت جنسی برسد. این موضوع هیچ خطری برای سلامتی فرد ندارد و تأثیری بر میل جنسی یا کیفیت کلی رابطه جنسی نمیگذارد.
راهکارها برای مدیریت تغییرات انزال
ازآنجاکه در عمل پروستاتکتومی رادیکال، پروستات، کیسههای منی و بخشهایی از مجرای منیبر به طور کامل برداشته میشوند، امکان بازگشت انزال طبیعی پس از جراحی وجود ندارد. این تغییر دائمی است و هیچ درمان یا جراحیای نمیتواند مسیر خروج منی را بازسازی کند. بااینحال، حس ارگاسم معمولاً حفظ میشود و راهکارهایی وجود دارد که به بیماران کمک میکند با این تغییر بهتر کنار بیایند و کیفیت زندگی جنسی خود را حفظ کنند.
مهمترین راهکارها عبارتاند از:
- آگاهی و آمادگی ذهنی: دانستن این تغییر پیش از جراحی و آمادگی روانی برای پذیرش آن
- مشاوره با متخصص سکستراپی یا روانشناس جنسی: برای مدیریت نگرانیهای ذهنی و تطابق بهتر با تغییرات
- تمرینات تقویت کف لگن: برای بهبود شدت حس ارگاسم و افزایش کنترل عضلات مرتبط
آیا جراحی باعث ناباروری میشود؟
بله جراحی پروستاتکتومی معمولاً تولید منی را متوقف میکند، زیرا غده پروستات و کیسههای منی (که منی را تولید میکنند) برداشته میشوند. این به این معناست که بیمار پس از جراحی نمیتواند به روش طبیعی بچهدار شود.
راهکارهای حفظ باروری قبل و بعد از جراحی:
برای حفظ امکان باروری، گزینههای زیر توصیه میشود:
✅ ۱. ذخیره اسپرم قبل از جراحی (Sperm Cryopreservation)
مطمئنترین و توصیهشدهترین روش، فریز کردن اسپرم قبل از جراحی است. بیمار میتواند چند نمونه اسپرم را در مراکز تخصصی ناباروری ذخیره کند. این اسپرمها در آینده برای لقاح مصنوعی (IVF یا ICSI) قابلاستفاده خواهند بود.
✅ ۲. برداشت اسپرم مستقیماً از بیضه (TESE / Micro-TESE / PESA):
اگر بیمار قبل از عمل اسپرم ذخیره نکرده باشد، در برخی موارد میتوان پس از جراحی با انجام جراحیهای میکروسکوپیک خاص، اسپرم را مستقیم از بیضه استخراج کرد. این روشها بهویژه زمانی مفیدند که تعداد اسپرمها در بیضه مناسب باشد.
TESE: برداشت نمونه بافتی از بیضه.
Micro-TESE: برداشت اسپرم با بزرگنمایی میکروسکوپی (روش دقیقتر و با موفقیت بالاتر).
PESA: استخراج اسپرم با سوزن از اپیدیدیم.
✅ ۳. استفاده از روشهای کمکباروری (ART):
برای استفاده از اسپرمهای ذخیرهشده یا استخراجشده، معمولاً از روشهای کمکباروری مانند ICSI (تزریق اسپرم به داخل تخمک یا IVF (لقاح آزمایشگاهی) استفاده میشود.
آیا بعد از جراحی کنترل ادرار از دست میرود؟
بله در برخی موارد ممکن است کنترل ادرار تحتتأثیر قرار بگیرد. نشت ادرار هنگام سرفه، خنده یا فعالیت (بیاختیاری ادراری) در بیماران دیده میشود. طبق مطالعات حدود ۱۷ درصد بیماران پس از ۱۲ ماه، دچار بیاختیاری متوسط تا شدید بودهاند و ۴۹ درصد حداقل درجاتی از بیاختیاری داشتهاند. این مشکل معمولاً طی ۳ تا ۱۲ ماه بهبود مییابد، اما در برخی موارد ممکن است طولانیتر باشد.
راهکارهای پیشنهادی برای مدیریت بیاختیاری ادرار پس از جراحی:
میزان بهبودی بیاختیاری ادراری بعد از پروستاتکتومی رادیکال متفاوت است و به عوامل متعددی مثل سن بیمار، وضعیت عضلات کف لگن و تکنیک جراحی بستگی دارد. خوشبختانه، در بیشتر بیماران، بهبود تدریجی طی ۳ تا ۱۲ ماه دیده میشود. اما اگر علائم ادامهدار باشد، روشهای درمانی متعددی وجود دارد.
✅ ۱. تمرینات کف لگن (Kegel Exercises)
اولین و مهمترین اقدام درمانی، انجام منظم تمرینات کف لگن است. این تمرینات با تقویت عضلات اسفنکتر و کف لگن، به کنترل بهتر ادرار کمک میکنند. معمولاً توصیه میشود بیماران از هفتههای اول پس از جراحی، زیر نظر فیزیوتراپیست تخصصی لگن، این تمرینات را شروع کنند.
✅ ۲. فیزیوتراپی تخصصی لگن
در مواردی که تمرینات ساده کف لگن کافی نباشد، فیزیوتراپی تخصصی لگن توصیه میشود. این روش شامل تکنیکهایی مانند بیوفیدبک (آموزش دقیق نحوه انقباض صحیح عضلات با کمک دستگاه) و تحریک الکتریکی کف لگن (ارسال جریان الکتریکی ضعیف به عضلات برای تقویت و بهبود عملکرد آنها) است. این درمانها معمولاً در کلینیکهای فیزیوتراپی تخصصی و زیر نظر فیزیوتراپیست آموزشدیده انجام میشوند و میتوانند به بازگشت بهتر کنترل ادرار کمک کنند.
✅ ۳. دارودرمانی
در برخی بیماران با بیاختیاری خفیف یا متوسط، داروهای آنتیکولینرژیک (مانند اکسیبوتینین) یا داروهای بتا-۳ آگونیست (مثل میرابگرون) ممکن است برای کاهش دفعات و شدت نشت ادرار تجویز شود. البته دارودرمانی بیشتر برای مواردی استفاده میشود که بیاختیاری فوریتی (urge incontinence) مطرح باشد.
✅ ۴. تزریق حجمدهندهها (Bulking Agents):
در موارد خاص، تزریق کلاژن یا مواد حجمدهنده مشابه به ناحیه اسفنکتر ادراری انجام میشود تا قدرت بستن مجرا افزایش یابد. این روش معمولاً برای موارد خفیف تا متوسط و در بیمارانی که تمایلی به جراحیهای بزرگ ندارند، استفاده میشود.
✅ ۵. جراحی اسفنکتر مصنوعی (Artificial Urinary Sphincter):
برای بیمارانی با بیاختیاری شدید و مقاوم به درمانهای غیرجراحی، کاشت اسفنکتر مصنوعی بهترین گزینه است. این دستگاه مانند یک “دریچه کنترلشونده” عمل میکند و به بیمار امکان میدهد هنگام نیاز، ادرار را تخلیه کند.
✅ ۶. اسلینگهای حمایتی (Male Sling Surgery):
در برخی مردان با بیاختیاری خفیف تا متوسط، جراحی اسلینگ (قراردادن نوار حمایتی زیر مجرای ادرار) میتواند باعث بهبود کنترل ادرار شود. این روش کمتر تهاجمی است و برای برخی بیماران جایگزین اسفنکتر مصنوعی است.
آیا جراحی پروستات باعث کاهش هورمونهای مردانه میشود؟
خیر، این یک باور نادرست است. جراحی پروستاتکتومی رادیکال بر سطح هورمونهای مردانه مانند تستوسترون تأثیری ندارد، زیرا این هورمونها توسط بیضهها تولید میشوند و در این جراحی بیضهها دستنخورده باقی میمانند. همچنین، این جراحی ویژگیهای مردانه مانند صدا، رشد مو یا قدرت بدنی را تغییر نمیدهد. این نگرانی اغلب به دلیل اطلاعات نادرست یا شایعات ایجاد میشود.
نگرانیهای کمتر شایع
برخی عوارض نادر ممکن است رخ دهند، اما با مراقبت مناسب قابل پیشگیری یا مدیریت هستند:
- عفونت زخم یا لگن: ممکن است در محل برش یا ناحیه لگن ایجاد شود؛ با رعایت بهداشت، مصرف آنتیبیوتیک و مراقبتهای بعد از عمل قابل پیشگیری و درمان است.
- خونریزی یا تشکیل لخته خون: میتواند در ناحیه جراحی یا پاها (ترومبوز وریدی عمقی) رخ دهد؛ با مصرف داروهای ضدانعقاد و تحرک زودهنگام کنترل میشود.
- فتق یا آسیب به اندامهای اطراف: در موارد بسیار نادر، فتق در محل برش یا صدمه به روده و مثانه ممکن است اتفاق بیفتد؛ استفاده از تکنیکهای جراحی دقیق، این خطر را به حداقل میرساند.
مراحل آمادهسازی برای عمل چگونه است؟
اقدامات قبل از عمل پروستاتکتومی رادیکال شامل مراحل ضروری برای آمادهسازی بیمار است تا جراحی با ایمنی و موفقیت انجام شود و خطر عوارض کاهش یابد.
مشاوره و ارزیابی پزشکی
مشاوره با متخصص اورولوژی برای بررسی آزمایشها (مانند PSA و بیوپسی)، ارزیابی سلامت عمومی، و بحث درباره مزایا و عوارض احتمالی (مانند بیاختیاری ادرار یا اختلال نعوظ) انجام میشود. این مرحله با آزمایشهای تکمیلی (خون، قلب، یا ریه) به بیمار کمک میکند تا تصمیمی آگاهانه با انتظارات واقعبینانه بگیرد.
آزمایشها و تصویربرداری
پیش از جراحی، بیمار باید تحت مجموعهای از آزمایشها و بررسیهای تصویربرداری قرار گیرد تا وضعیت دقیق بیماری و سلامت عمومی بدن ارزیابی شود.
- آزمایش خون کامل: بررسی سطح هموگلوبین، شمارش سلولهای خونی، عملکرد کلیه و کبد.
- اندازهگیری PSA: برای ارزیابی شدت بیماری و مقایسه با نتایج پس از عمل.
- ECG (نوار قلب) و مشاوره قلب: برای بیماران بالای ۵۰ سال یا دارای سابقه بیماری قلبی.
- عکس قفسه سینه (CXR): بهویژه در بیماران دارای مشکلات ریوی.
- تصویربرداریهای تکمیلی: مانند MRI یا سیتیاسکن لگن برای بررسی میزان گسترش سرطان.
آمادگی جسمانی و روانی
آمادگی جسمانی و روانی بیمار نقش مهمی در موفقیت جراحی و بهبود پس از آن دارد. در صورتی که فرد دچار اضافهوزن باشد، ممکن است کاهش وزن تدریجی توصیه شود. قطع سیگار حداقل ۲ تا ۴ هفته پیش از عمل برای کاهش خطرات بیهوشی و عفونت ضروری است. در بیماران مبتلا به کمخونی یا ضعف جسمانی، مکملهای تغذیهای یا درمانهای اصلاحی تجویز میشود. همچنین، دریافت حمایت روانی و مشاوره قبل از جراحی به کاهش اضطراب کمک کرده و روند بهبودی روانی و جسمی را تسهیل میکند.
تنظیم داروها و رژیم غذایی
برای کاهش خطر خونریزی، عفونت و عوارض بیهوشی، رعایت موارد زیر قبل از جراحی ضروری است:
داروها
- قطع داروهای رقیقکننده خون (مثل آسپرین یا وارفارین) چند روز قبل از عمل برای جلوگیری از خونریزی حین جراحی.
- تنظیم داروهای فشارخون و دیابت طبق نظر پزشک برای حفظ کنترل قند و فشار حین عمل.
- قطع مکملهای گیاهی و ویتامینها (مثل امگا ۳ یا ویتامین E) به دلیل افزایش ریسک خونریزی.
رژیم غذایی
- شام سبک در شب قبل از جراحی برای کاهش احتمال تهوع و استفراغ حین بیهوشی
- ناشتایی کامل از نیمهشب برای پیشگیری از برگشت محتویات معده به ریهها در زمان بیهوشی
آمادگی روده (در صورت توصیه پزشک)
- استفاده از ملین یا داروی پاککننده روده برای جلوگیری از آلودگی ناحیه جراحی و کاهش خطر عفونت لگنی
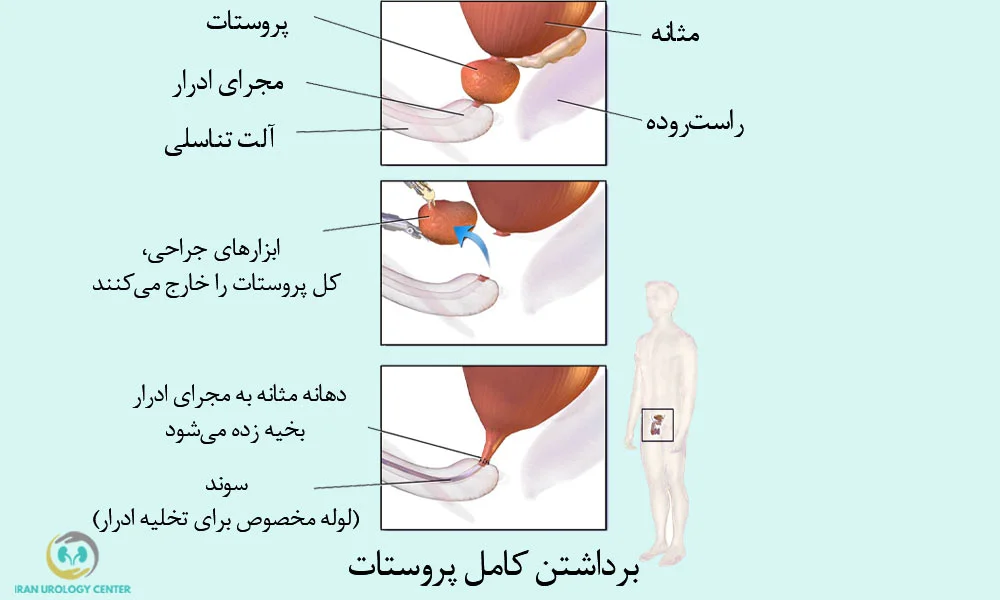
مراحل انجام عمل پروستاتکتومی رادیکال
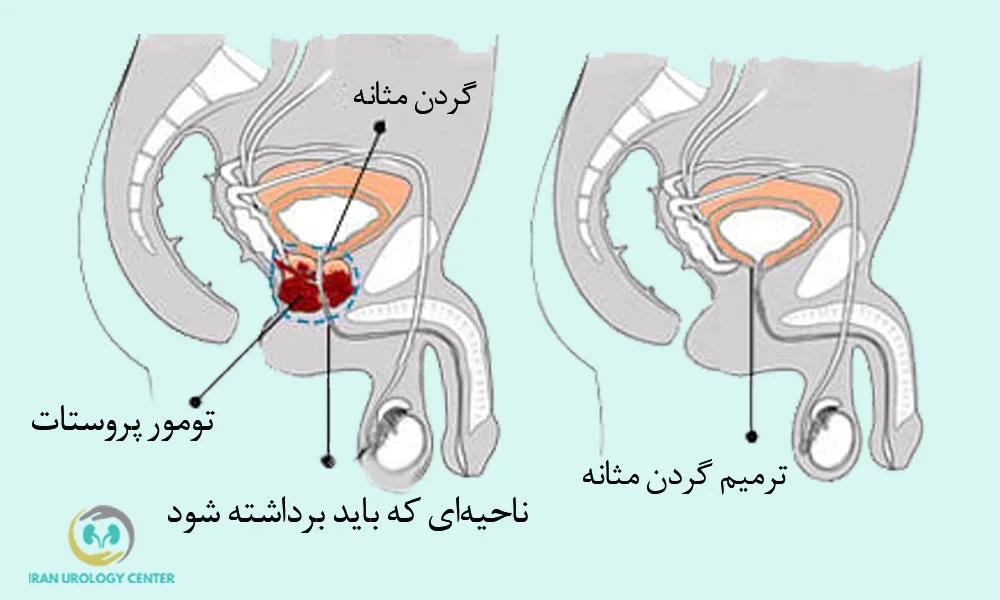
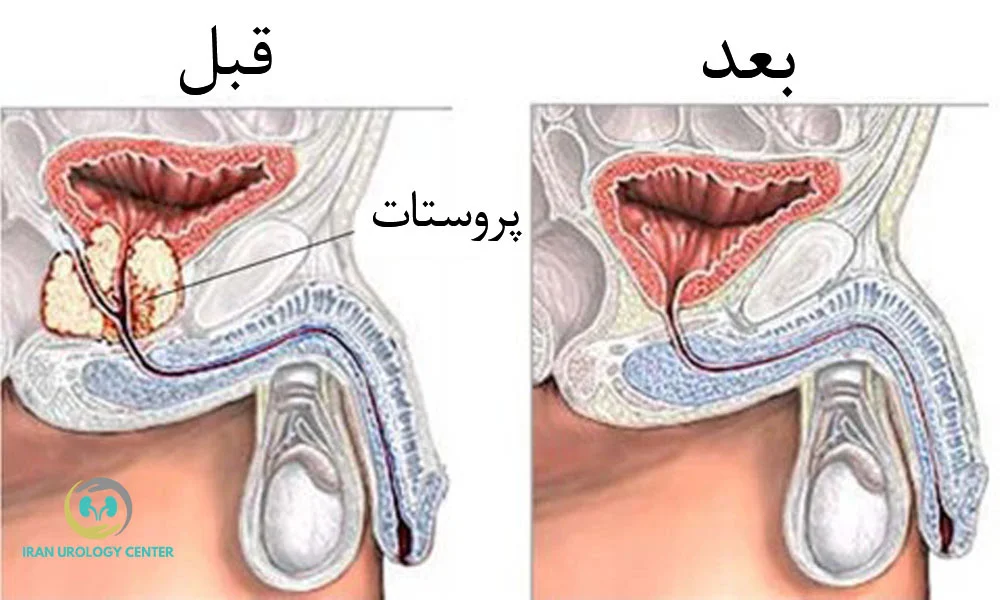
پروستاتکتومی رادیکال بهصورت باز انجام شده و از طریق برش در ناحیه تحتانی شکم انجام میشود و شامل مراحل مشخصی برای برداشتن کامل غده پروستات و بافتهای سرطانی است.
آمادهسازی بیمار و بیهوشی
پیش از شروع جراحی، بیمار تحت بیهوشی عمومی قرار میگیرد تا در طول عمل هیچ دردی احساس نکند. تیم بیهوشی وضعیت حیاتی بیمار (تنفس، ضربان قلب و فشارخون) را در طول جراحی به طور مداوم پایش میکند. در برخی موارد، بیحسی نخاعی به همراه آرامبخش نیز ممکن است استفاده شود.
ایجاد برش و دسترسی به پروستات
پس از آمادهسازی، جراح یک برش در قسمت پایین شکم (در خط میانی زیر ناف) ایجاد میکند تا به ناحیه لگن و پروستات دسترسی پیدا کند. سپس بافتهای اطراف بهآرامی کنار زده میشوند تا نمای کافی از پروستات، مثانه و مجرای ادرار به دست آید.
برداشتن پروستات و بافتهای اطراف
در این مرحله، جراح با دقت بخشهای هدف را طبق موارد زیر خارج میکند:
- برداشتن کامل غده پروستات: برای حذف کامل بافت سرطانی.
- خارجکردن کیسههای منی: چون این بخشها دقیقاً پشت پروستات قرار دارند و اغلب محل گسترش سرطان هستند
- لنفادنکتومی لگنی (در صورت نیاز): اگر خطر گسترش سرطان به غدد لنفاوی وجود داشته باشد، غدد لنفاوی اطراف لگن هم برداشته میشوند.
- تلاش برای حفظ اعصاب کنترلکننده نعوظ: اگر وضعیت سرطان اجازه دهد، اعصاب مسئول نعوظ (Neurovascular Bundles) حفظ میشوند تا خطر اختلال نعوظ به حداقل برسد.
بازسازی مجرای ادرار و بستن برش
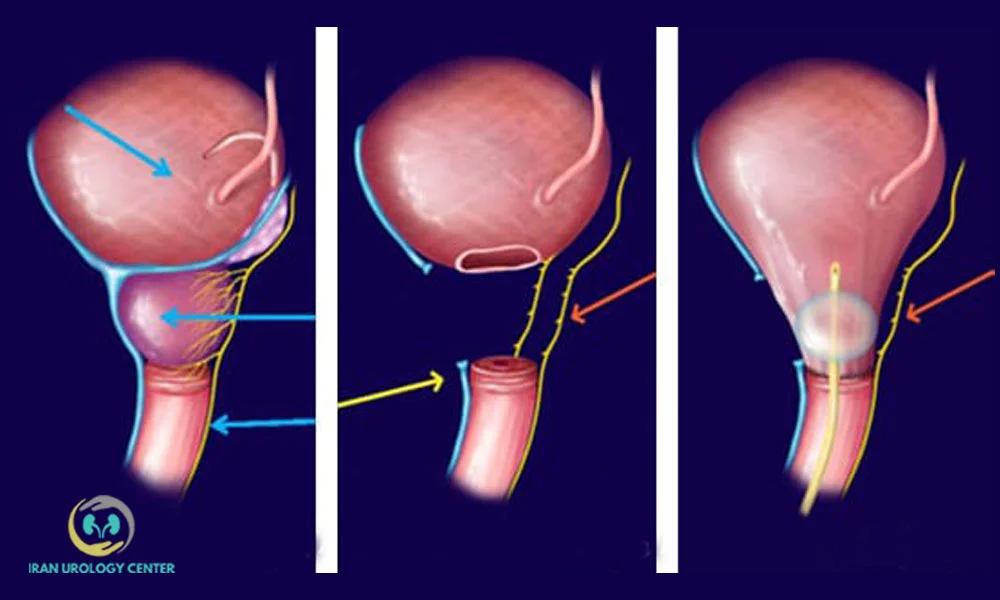
پس از برداشتن پروستات، اتصال مجدد دستگاه ادراری انجام میشود:
- اتصال مثانه به مجرای ادرار (آناستوموز مثانه-مجرایی): انتهای مثانه به ابتدای مجرای ادرار دوخته میشود تا مسیر طبیعی ادرار برقرار شود.
- قراردادن سوند فولی: یک لوله مخصوص (سوند) برای تخلیه ادرار و محافظت از محل ترمیم در داخل مثانه قرار میگیرد که معمولاً ۷ تا ۱۴ روز باقی میماند.
- بستن برش جراحی: پس از اطمینان از ایمنی محل جراحی، برش ناحیه شکم بسته شده و پانسمان انجام میشود.
مراقبتهای بعد از عمل چیست؟
مراقبتهای بعد از پروستاتکتومی رادیکال نقش حیاتی در بهبودی، پیشگیری از عوارض و بازگشت سریعتر به فعالیتهای روزمره دارد. روند بهبودی معمولاً در چهار بازه زمانی قابلبررسی است:
روزهای اول پس از جراحی
- مراقبت از سوند: سوند فولی تا ۷ تا ۱۴ روز باقی میماند؛ محل خروجی را تمیز نگه دارید.
- کنترل درد: درد محل برش طبیعی است؛ طبق نظر پزشک از مسکن استفاده کنید.
- تحرک: از همان روز اول، با کمک پرستار کمی راه بروید تا خطر لختهشدن خون کاهش یابد.
- مراقبت از زخم: ناحیه جراحی را خشک و تمیز نگه دارید؛ شستوشو طبق نظر پزشک.
- تغذیه مناسب:
- شروع با مایعات شفاف (مثل آب، آب سیب یا سوپ رقیق)
- با بازگشت حرکات روده، مصرف غذاهای سبک و کمچرب
- پرهیز از غذاهای سنگین، نفاخ و پرادویه
- مصرف مایعات کافی برای پیشگیری از یبوست و بهبود کلیهها
یک هفته پس از جراحی
- مراقبت از زخم: ناحیه برش باید خشک و تمیز بماند؛ پانسمان طبق دستور پزشک تعویض شود.
- علائم هشداردهنده: در صورت قرمزی، تورم، ترشح چرکی یا تب سریعاً به پزشک مراجعه کنید.
- سوند ادراری: معمولاً بین روز ۷ تا ۱۴ خارج میشود.
- وضعیت خواب: خوابیدن به پشت یا پهلو؛ پرهیز از فشار مستقیم روی شکم.
- لباس مناسب: لباسهای گشاد و نخی بپوشید؛ از لباسهای تنگ و سفت خودداری کنید.
- فعالیت: پیادهروی سبک روزانه انجام دهید؛ بلندکردن اجسام سنگین ممنوع است.
یک ماه پس از جراحی
بیمار بهتدریج میتواند فعالیتهای سبک روزمره مانند کارهای غیرسنگین و رانندگی را از سر بگیرد، بهشرط آنکه ضعف، درد شدید یا سرگیجه نداشته باشد. نشت خفیف ادرار، بهویژه هنگام سرفه یا خنده، ممکن است ادامه داشته باشد و انجام منظم تمرینات کف لگن (Kegel) برای بهبود کنترل ادرار توصیه میشود. بازگشت عملکرد نعوظ نیز معمولاً زمانبر است و ممکن است هفتهها تا ماهها طول بکشد؛ در این مرحله، پزشک میتواند درمانهایی مانند داروهای تقویتکننده نعوظ را آغاز کند.
مراقبتهای طولانیمدت و پیگیری
پیگیری منظم سطح PSA (هر ۳ تا ۶ ماه) برای بررسی احتمال بازگشت سرطان الزامی است. اگر اختلالات نعوظ یا بیاختیاری ادرار ادامهدار باشد، روشهای درمانی پیشرفتهتر مانند داروهای تزریقی، دستگاههای وکیوم یا جراحی اسفنکتر مصنوعی بررسی میشود. رعایت بهداشت فردی، تخلیه کامل مثانه و مصرف مایعات کافی برای پیشگیری از عفونتها بسیار مهم است و در صورت بروز علائمی مثل تب، سوزش ادرار یا درد لگنی، مراجعه سریع به پزشک ضروری خواهد بود. بازگشت به فعالیتهای ورزشی سنگین معمولاً پس از سه ماه و با مشورت پزشک مجاز است.
آینده درمان پروستاتکتومی رادیکال چگونه است؟
بیشتر بیماران پس از جراحی به زندگی عادی بازمیگردند و فعالیتهایی مانند راهرفتن، کار سبک و رانندگی را از سر میگیرند، اما تا ۳ ماه باید از کارهای سنگین پرهیز کنند. بازگشت کامل به روال طبیعی زندگی ممکن است ۶ تا ۱۲ ماه طول بکشد. روابط جنسی معمولاً ممکن است، اما کیفیت نعوظ و ارگاسم ممکن است تغییر کند که با درمان قابلبهبود است. باروری طبیعی از بین میرود و برای فرزندآوری نیاز به روشهای کمکباروری وجود دارد. کیفیت کلی زندگی اغلب خوب است، بهشرط مدیریت مناسب عوارضی مثل اختلال نعوظ یا بیاختیاری. همچنین، پیگیری منظم PSA هر ۳ تا ۶ ماه ضروری است، چون در حدود ۲۰ درصد بیماران طی ۱۰ سال احتمال عود سرطان وجود دارد (منبع).
آیا پس از جراحی برداشتن پروستات، به درمانهای دیگر نیاز میباشد؟
در بسیاری از بیماران، پروستاتکتومی رادیکال بهتنهایی کافی است و پس از جراحی، نیازی به درمانهای اضافه نخواهد بود. بااینحال، تصمیم درباره ادامه درمان کاملاً به مرحله بیماری، نتایج پاتولوژی و سطح PSA پس از عمل بستگی دارد.
درمانهای احتمالی پس از جراحی عبارتاند از:
✅ پرتودرمانی تکمیلی یا نجاتبخش (Adjuvant / Salvage Radiotherapy): برای بیمارانی که در گزارش پاتولوژی هنوز سلول سرطانی دارند، سرطان به بافتهای اطراف گسترش یافته یا سطح PSA پس از عمل دوباره افزایش یافته است.
✅ هورموندرمانی (Androgen Deprivation Therapy): در بیماران با مرحله پیشرفته (مثل درگیری غدد لنفاوی یا نفوذ وسیع تومور به بافتهای اطراف)، ممکن است بهصورت موقت یا طولانیمدت تجویز شود.
✅ شیمیدرمانی: فقط در موارد بسیار پیشرفته یا مقاوم به هورموندرمانی استفاده میشود (نادر).
سؤالات متداول
جراحی پروستاتکتومی با لیزر هم انجام میشود؟
خیر، پروستاتکتومی رادیکال معمولاً بهصورت جراحی باز انجام میشود. لیزر بیشتر برای درمانهای غیرسرطانی پروستات مثل بزرگی خوشخیم استفاده میشود.
آیا رژیم غذایی خاصی قبل از جراحی لازم است؟
بله شب قبل از عمل باید شام سبک بخورید و از نیمهشب ناشتا باشید. پزشک ممکن است رژیم خاصی برای بهبود وضعیت بدن توصیه کند.
آیا پروستاتکتومی رادیکال روی کیفیت خواب تأثیر میگذارد؟
معمولاً خیر، اما درد یا ناراحتی موقت پس از جراحی ممکن است خواب را مختل کند. استفاده از مسکنهای تجویزی و رعایت روال خواب منظم میتواند کمککننده باشد.
جراحی پروستاتکتومی چقدر طول میکشد؟
عمل معمولاً ۲ تا ۴ ساعت طول میکشد، بسته به پیچیدگی و تکنیک جراحی. زمان بستری هم اغلب ۱ تا ۳ روز است.
آیا بعد از جراحی نیاز به سوند دائمی است؟
خیر، سوند فولی معمولاً ۷ تا ۱۴ روز پس از جراحی برای کمک به ترمیم استفاده میشود و پس از آن برداشته میشود.
آیا پروستاتکتومی روی حس مثانه تأثیر میگذارد؟
در برخی موارد، حس پر شدن مثانه ممکن است به دلیل تغییر در اعصاب لگنی کاهش یابد. تمرینات کف لگن میتواند به بهبود این مشکل کمک کند.
میتوان قبل از جراحی مکملهای غذایی مصرف کرد؟
بله اما باید با پزشک مشورت کنید، زیرا برخی مکملها (مثل امگا-۳ یا ویتامین E) ممکن است خطر خونریزی را افزایش دهند.
آیا پروستاتکتومی روی توانایی رانندگی طولانیمدت تأثیر میگذارد؟
خیر، پس از ۶-۸ هفته و با بهبودی جای بخیه و کاهش درد، رانندگی طولانیمدت معمولاً مشکلی ندارد. در هفتههای اول، از نشستن طولانی پرهیز کنید.
آیا میتوان بعد از جراحی پروستاتکتومی دوش گرفت؟
بله پس از ۴۸ ساعت (با تأیید پزشک) میتوانید دوش بگیرید، اما باید از مالش جای بخیه یا خیساندن طولانی آن پرهیز کنید تا از عفونت جلوگیری شود.
آیا بعد از عمل پروستاتکتومی میتوان ورزش سنگین کرد؟
تا ۳ ماه پس از جراحی باید از ورزش سنگین پرهیز کنید. پس از آن، با تأیید پزشک، میتوانید بهتدریج ورزشهایی مثل بدنسازی را شروع کنید.
پروستاتکتومی لاپاراسکوپی و رباتیک چیست و چه زمانی استفاده میشود؟
برخی اوقات لاپاراسکوپی/رباتیک با برشهای کوچک و ابزارهای پیشرفته برای سرطانهای محدود (T1-T2) انجام میشود. جراحی باز به دلیل تسلط بیشتر پزشک یا در نبود تجهیزات رباتیک رایجتر است، اما بهبودی طولانیتری دارد.